Hjælper med at sætte retningen

Der er blevet arbejdet på højtryk i Sundhedsstyrelsen, siden det med Finansloven for 2012 blev besluttet at afsætte 80 millioner kroner til udarbejdelse af 50 nationale kliniske retningslinjer i løbet af fem år. Seneste skud på stammen er ”National klinisk retningslinje for fysioterapi og ergoterapi til voksne med nedsat funktionsevne som følge af erhvervet hjerneskade, herunder apopleksi”, der netop er udkommet.
Retningslinjen giver evidensbaserede anbefalinger for otte udvalgte og afgrænsede problemstillinger, blandt andet styrke-, konditions- og balancetræning. Det gør den ikke til en facitliste men dog mere specifik end mange andre kliniske retningslinjer. De nationale kliniske retningslinjer er nemlig oftest tværfaglige, men fysioterapi spiller en rolle i mange af dem på mere eller mindre overordnet niveau.
Holder liv i den faglige diskussion
Men hvad skal den enkelte fysioterapeut stille op med alle de nye retningslinjer? Sætte sig ind i dem, eller blot have tillid til, at det gør andre, og at eksempelvis kurser og lokale instrukser er tilrettelagt ud fra retningslinjerne?
Karin Kristensen er en af de fire fysioterapeuter, der har siddet med i Sundhedsstyrelsens arbejdsgruppe under udarbejdelsen af den nye retningslinje om erhvervet hjerneskade; hun er ikke i tvivl:
”Det vil være godt for praksis, at fysioterapeuter kender og forholder sig til retningslinjerne. Det kan blandt andet bidrage til den faglige diskussion, herunder evidensbaseret praksis versus praksisbaseret evidens og implementering. Det er jo en diskussion, vi har haft i en del år, og som nogle betragter som et enten-eller, men som nærmere er et både-og”.
De kliniske retningslinjer har deres begrænsning, men de er med til at understøtte en evidensbaseret praksis, mener Karin Kristensen. Begrænsningerne består blandt andet i, at retningslinjerne som standard besvarer op til 10 fokuserede spørgsmål, der ikke nødvendigvis er dem, den enkelte søger svar på, og at anbefalingerne bliver for overordnede.
”Det er lettere at være specifik i en klinisk retningslinje for diagnostik og behandling af én specifik skulderlidelse. Men når vi snakker neurorehabilitering, som samlet er en kompleks indsats og omfatter forståelse for en bio-psyko-social model bestående af mange enkeltstående indsatser og under indflydelse af mange faktorer, bliver det vanskeligere.
Klinisk ræssonering bliver aldrig unødvendig, og man kommer aldrig udenom den kritiske stillingstagen, men efter den grundige analyse af den enkelte borger, vil jeg kunne støtte mig til den kliniske retningslinje, når jeg skal tilrettelæge den rette indsats med rette dosis på rette tidspunkt til den rette person”.
Ville gerne have været mere præcis
For eksempel er anbefalingerne vedrørende balancetræning blevet mindre præcise, end Karin Kristensen kunne have ønsket sig.
”Balancetræning spænder over en stor variation af indsatser, og der mangler forskning, der belyser træningens effekt. Vi har næsten ikke kunnet finde noget litteratur, mens det har været lettere i forhold til konditionstræning, hvor vi har kunnet komme med praktiske råd omkring dosis.
Vi foreslår konditionstræning minimum tre gange om ugen i minimum otte uger med henblik på forbedring af funktionsevnen, men det betyder jo ikke, at man som hospitalsfys ikke kan sætte gang i konditionstræning, hvis patienten er indlagt i kortere tid. Man vil altid skulle modificere, så det passer til situationen og ressourcerne og vægte i forhold til øvrige indsatser”, siger Karin Kristensen.
Hun forventer, at den nye retningslinje vil føre til ændringer i praksis, men man implementerer ikke bare en ny retningslinjer fra i løbet af et par dage, understreger hun.”Den kan give anledning til en god diskussion om egen praksis, men den virkelige implementering forudsætter beskrivelse af eksisterende praksis holdt op mod anbefalingerne, beskrivelse af barrierer og gevinster ved implementering, afprøvning og evaluering. Det er en meget omfattende proces”.
Pludselig er der gået endnu en uge
Som ansat i Aarhus Kommune har Lone Gertz afprøvet implementering af ”Klinisk retningslinje om systematisk anvendt målsætning i rehabilitering til borgere +65 år, med behov for hjælp til personlig pleje og/eller praktisk hjælp i hverdagen”. Hun har i den forbindelse oplevet både, hvad det er, kliniske retningslinjer kan, og hvad de ikke kan.
Lone Gertz sad i forbindelse med implementeringen i en arbejdsgruppe dels med nogle, der ligesom hun selv arbejdede med hverdagsrehabilitering, dels med nogle fra kommunens dagtræningstilbud. ”Og her blev det jo tydeligt, hvorfor retningslinjerne er nødt til at være så overordnede, at de kan rumme den forskellighed, der er i vores praksis, afhængigt af hvor i systemet vi er”, fortæller hun.
Alligevel kan retningslinjerne bruges til både kritisk refleksion og ændring af egen praksis, mener Lone Gertz. ”Man får stillet de spørgsmål til egen praksis, som man ikke når i en travl hverdag; spurgt sig selv, om den måde, man gør tingene på, nu også er den bedste - og klappet sig selv på ryggen, hvis den er. Retningslinjen giver en overordnet ramme, hvor vi så skal se på, hvordan vi kan få det til at lykkes helt ned i detaljen.
Barrieren opstår, når vi opdager, at vi bør gøre noget andet, end vi plejer, og at det kræver omlægninger i forhold til for eksempel tid og rammer. Har vi for eksempel overhovedet lokaler til at gå i enrum med borgeren, når vi skal tale mål, eller skal vi hjem til borgeren? Så er det, man skal passe på, at man ikke trækker sig fra uvejret og går tilbage til den gamle måde at gøre tingene på”.
I den situation er det vigtigt med ledelsesmæssigt fokus, understreger hun. ”Hvis ikke, der er en eller anden oven over myretuen, der siger ’det er den her vej, vi skal; det er det her, vi vil’, så ender det med, at vi pludselig render den anden vej for at nå tingene igen. Vi har for eksempel vedtaget, at vi vil målsætte hver 14. dag, men pludselig er der bare gået endnu en uge. Ledelsen har et stort ansvar for at monitorere, om vi nu også gør, som vi har aftalt”.
Sværest i praksissektoren
På hospitalet og i kommunerne er der procedurer for videndeling og implementering, så problemet med implementering er størst i praksissektoren, mener praktiserende fysioterapeut og praksiskonsulent i Region Hovedstaden, Jesper Ottosen.
”Også i praksissektoren er der en forventning om, at fysioterapeuterne følger de kliniske retningslinjer, men det bliver meget op til den enkelte fysioterapeut eller klinik”, siger han, men tilføjer, at hvis man vil være en fagligt dygtig fysioterapeut, er der ikke noget valg:
”Det er ikke nok at tage på weekendkurser og lære et de nyeste teknikker. Man er nødt til at forholde sig til den nuværende evidens, som den er beskrevet i de kliniske retningslinjer, og samtidig overveje hvordan man om nødvendigt vil tilpasse sin daglige praksis”.
Når det er sagt, er der også andre aktører, der skal i sving for at opnå bedst mulig implementering af kliniske retningslinjer i praksissektoren, mener Jesper Ottosen:
”Jeg tror, at man når ud til flest praktiserende fysioterapeuter ved at benytte en flerstrenget strategi.
Vi skal informeres fra Danske Fysioterapeuter via fagblad og hjemmeside, Dansk Selskab For Fysioterapi skal sikre, at de relevante faglige selskaber tilpasser deres kursusvirksomhed efter de kliniske retningslinjer, regioner og kommuner skal forlange retningslinjerne overholdt i forbindelse med overenskomstforhandlingerne, og patientforeningerne skal oplyse deres medlemmer om, hvad de skal kræve”.
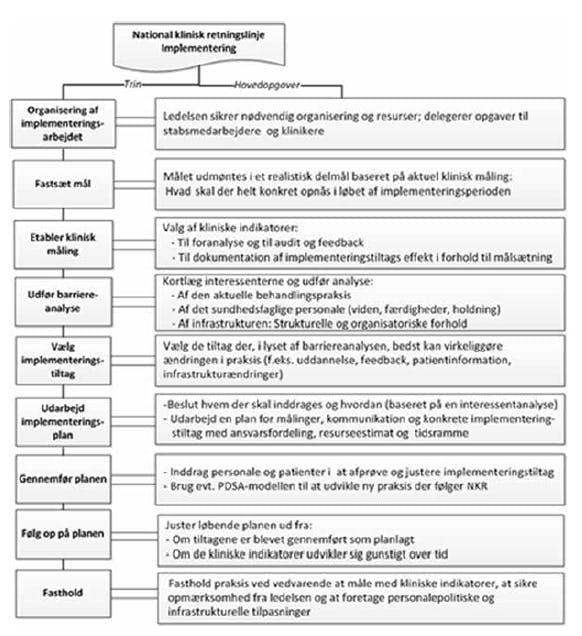
Sundhedsstyrelsen har udgivet ”Håndbog med hjælpeværktøjer”, som indeholder blandt andet nedenstående model for implementering. Modellen giver et strukturelt overblik over de enkelte trin, der kan indgå i et implementeringsarbejde. Den danner rammen for opbygningen af håndbogens opgavebeskrivelser.
Man bliver forelsket i en bestemt metode
Der skal som led i den seneste overenskomstaftale på praksisområdet etableres en kvalitetsenhed, som bl.a. har til opgave at sikre implementering af kliniske retningslinjer i praksissektoren. Jesper Ottosen forudser, at nogle vil betragte kliniske retningslinjer som hæmmende for faget og den faglige autonomi, men det er en misforstået tilgang, mener han.
”I alle de kliniske retningslinjer, jeg har læst, er der udover evidens også lagt op til, at information og behandling tilrettes, så den bliver meningsfyldt for den enkelte patient eller borger. Der vil derfor stadig være brug for en individuel tilgang baseret på empiri”.
”Jeg tror, at langt de fleste fysioterapeuter, der sætter sig ind i de kliniske retningslinjer, vil opfatte dem som en hjælp og støtte i deres daglige praksis. Vores praksis bliver i højere grad evidensbaseret, hvilket vil sige, at vi professionaliseres. De fysioterapeuter, der vil føle sig provokerede og begrænsede af kliniske retningslinjer vil typisk være dem, der afviger væsentligt fra den foreslåede best practice.
De fleste fysioterapeuter kender nok fornemmelsen af, at man bliver forelsket i en bestemt metode, eller at man har en bias mod det kursus man senest har været på. De kliniske retningslinjer vil sikre patienterne en mere ensartet behandling, frigjort fra fysioterapeutens personlige præferencer”.
Fakta om kliniske retningslinjer
• En klinisk retningslinje er et redskab til at systematisere og formidle videnskabelig viden.
• Der er forskellige måder at lave kliniske retningslinjer på i forskellige regier, ligesom der er forskellige regier, der udgiver kliniske retningslinjer med relevans for fysioterapeuter. Foruden Sundhedsstyrelsen kan det være for eksempel lægefaglige selskaber, Dansk Sygepleje Selskab og diverse udenlandske instanser.
• Sundhedsstyrelsens Nationale Kliniske Retningslinjer (NKR) behandler udvalgte aspekter af diagnostik, behandling, pleje og rehabilitering for konkrete patientgrupper, hvor der er fundet særlig anledning til at afdække evidensen. Der er afsat i alt 80 millioner kr. på Finansloven til at udarbejde NKR. Opgaven varetages af Sundhedsstyrelsen i samarbejde med udvalgte eksperter på de specifikke områder. Retningslinjerne offentliggøres løbende, og de sidste forventes at være færdige medio 2016.
• Danske Fysioterapeuter oprettede i marts 2006 Enheden for udvikling, opdatering og implementering af kliniske retningslinjer for fysioterapi (EFK). EFK, der siden er lagt over i regi af Dansk Selskab for Fysioterapi, koordinerer høringssvar i forbindelse med udarbejdelse af kliniske retningslinjer og vurderer kvaliteten af kliniske retningslinjer. På fysio.dk/fafo/Kliniske-retningslinjer/ indsamler EFK løbende kliniske retningslinjer med relevans for fysioterapi.
• Den omtalte kliniske retningslinje om målsætning i rehabilitering af ældre borgere er finansieret af KL som led i overenskomstaftalen i 2013, der i alt afsatte penge til fire kommunale retningslinjer.
 Karin Spangsberg Kristensen, der er ansat i Projekt Styrket indsats for unge med erhvervet hjerneskade på Glostrup Hospital, har været fagkonsulent på retningslinjen: National klinisk retningslinje for fysioterapi og ergoterapi til voksne med nedsat funktionsevne som følge af erhvervet hjerneskade, herunder apopleksi.
Karin Spangsberg Kristensen, der er ansat i Projekt Styrket indsats for unge med erhvervet hjerneskade på Glostrup Hospital, har været fagkonsulent på retningslinjen: National klinisk retningslinje for fysioterapi og ergoterapi til voksne med nedsat funktionsevne som følge af erhvervet hjerneskade, herunder apopleksi.
 Jesper Ottesen er praktiserende fysioterapeut og praksiskonsulent i Region Hovedstaden. Praksiskonsulenterne, som findes i alle regioner på nær Region Sjælland, har til opgave at fremme koordination mellem sektorer, informere om relevante tiltag i regionen og fremme og støtte kvalitetsudvikling og kvalitetsudviklingsprojekter.
Jesper Ottesen er praktiserende fysioterapeut og praksiskonsulent i Region Hovedstaden. Praksiskonsulenterne, som findes i alle regioner på nær Region Sjælland, har til opgave at fremme koordination mellem sektorer, informere om relevante tiltag i regionen og fremme og støtte kvalitetsudvikling og kvalitetsudviklingsprojekter.
 Retningslinjerne bruges til både kritisk refleksion og ændring af egen praksis, mener Lone Gertz. ”Man får stillet de spørgsmål til egen praksis, som man ikke når i en travl hverdag; spurgt sig selv, om den måde, man gør tingene på, nu også er den bedste - og klappet sig selv på ryggen, hvis den er”.
Retningslinjerne bruges til både kritisk refleksion og ændring af egen praksis, mener Lone Gertz. ”Man får stillet de spørgsmål til egen praksis, som man ikke når i en travl hverdag; spurgt sig selv, om den måde, man gør tingene på, nu også er den bedste - og klappet sig selv på ryggen, hvis den er”.
Du skal logge ind for at se kommentarer og selv kommentere
Log ind
Er du endnu ikke medlem? Bliv medlem i dag og få fuld adgang til fysio.dk, og gør brug af vores mange medlemsfordele.